
目・耳・鼻
わずらわしい耳鳴り、どうすれば治まる?
監修/神崎 晶先生(独立行政法人国立病院機構 東京医療センター 臨床研究センター 感覚器センター 聴覚・平衡覚研究部 聴覚障害研究室 室長)

概要・目次※クリックで移動できます。
聞こえない音を脳が勝手に作り出すのが「耳鳴り」
周囲に音がないのに、耳の中で「キーン」「ピー」「ジー」「ザー」「ゴー」といった雑音が聞こえる症状を「耳鳴り」といいます。
耳鳴りが発生するメカニズムはまだ完全には解明されていませんが、有力な仮説として「内耳(聞こえのセンサー)の障害」が挙げられます。
耳は「外耳」「中耳」「内耳」の3つに大きく分けられます(下図参照)。
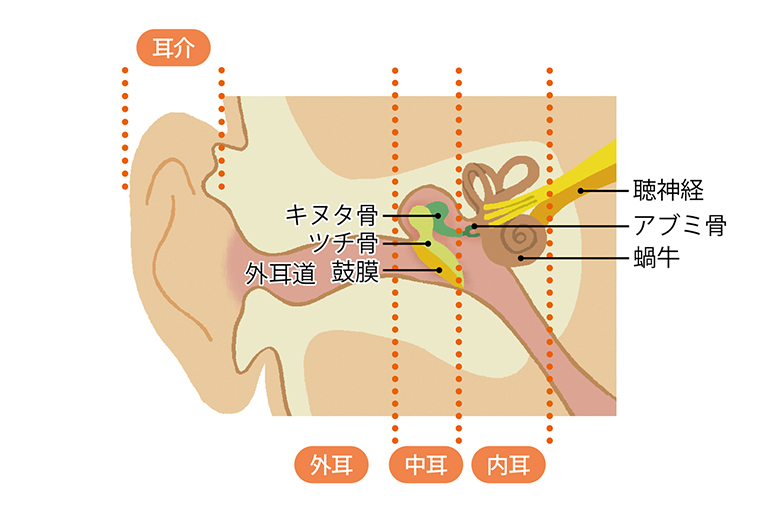
出典:神崎先生の取材を基に作成
音は外耳道を通って入り、中耳の鼓膜を振動させます。振動は鼓膜に付着する骨に伝わり、内耳へと届きます。内耳には「蝸牛(かぎゅう)」という渦巻き状の管があり、その内側に音の振動をとらえる「有毛(ゆうもう)細胞」があります。有毛細胞は音の振動を電気信号に変え、聴神経を通じて脳へと送ります。こうしたことから、内耳の蝸牛(有毛細胞)は「聞こえのセンサー」と呼ばれています。
ところが、何らかの要因によって内耳に障害が起こると、脳に送られる電気信号が減少し、これまで聞こえていた音が聞こえにくくなります。すると脳は興奮し、聞こえない音を補おうとして、実際には存在していない音を作り出そうとします。
耳に限らず、不足した機能を補おうとする働きは、体に備わっているシステムの一つです。しかし、その結果、耳の中で本来は存在しない雑音を生み出してしまうのが、「耳鳴り」なのです。
耳鳴りを引き起こす「難聴」の種類をチェック

内耳(聞こえのセンサー)に障害が起こり、これまで聞こえていた音が聞こえにくくなることを「難聴」といい、耳鳴りの多くは難聴に伴って生じます。難聴の原因の一つとして、外耳道が大量の耳垢で詰まる「耳垢塞栓(じこうそくせん)」や「中耳炎」など、外耳や中耳の病気が挙げられます。
また、特に働き盛り世代に多くみられる難聴として次のものがあります。
- 突発性難聴※1
突然、片側の耳に大きな耳鳴りが起こり、聞こえが悪くなる。ストレスや過労、睡眠不足、糖尿病などがあると起こりやすいといわれる。 - メニエール病※2
日常生活に支障をきたすような激しいめまいと難聴、両耳あるいは片耳の耳鳴りを併発し、何度も発作をくり返す。原因は明らかになっていないが、自律神経の乱れや気圧の変化、ストレス、睡眠不足などの影響で内耳のリンパ液が増えることが要因の一つと考えられている。 - 急性低音障害型感音難聴※3
突然、両耳あるいは片耳がふさがったような感じになり、音がこもって聞こえるようになる。「ゴーッ」という低い耳鳴りが聞こえる場合もある。睡眠不足やストレス、疲労、風邪などが原因で起こるといわれる。 - 遺伝性難聴※4
両耳に起こる難聴で、先天的な難聴以外に、40歳前後から発症し、徐々に進行するケースもある。
なお、『耳鳴診療ガイドライン 2019年版』※5では、3カ月以上継続する耳鳴りを治療の対象としています。耳鳴りが一時的なもので、雑音のない状態に戻るようならほとんど心配はありません。
ただし、突然大きな耳鳴りなどが起こる場合は突発性難聴や急性低音障害型感音難聴などの可能性も考えられるため、聴力検査を行っている耳鼻咽喉科で早めに診察を受けることをおすすめします。
この他、老眼と同じように、加齢とともに誰にでも起こり得る現象として「加齢性難聴」があります。これは加齢によって聞こえのセンサーである蝸牛の中の有毛細胞がダメージを受け、細胞の数が減少したり、聴毛が抜け落ちたりすることで起こり、耳鳴りを併発することがあります。
一般的に、耳鳴りや聞こえの悪さなどの症状が顕著になるのは60代以降ですが、近年では男女ともに40代から聴力の低下が顕在化することが分かりました※6。オンライン会議などで長時間ヘッドホンやイヤホンを使用したり、ポータブル音楽デバイスなどで音楽を大音量で聞き続けたりすることも聴力の低下を招く要因となるので気をつけましょう。
●関連記事 「認知機能にも影響?40歳から知っておきたい、加齢に伴う聴力の変化」
※1:https://www.jstage.jst.go.jp/article/audiology1968/47/2/47_2_109/_pdfを2023年2月15日参照
※2:https://www.jstage.jst.go.jp/article/jibiinkoka/121/8/121_1056/_pdf/-char/jaを2023年2月15日参照
※3:https://www.jstage.jst.go.jp/article/jibiinkoka/123/1/123_71/_pdf/-char/jaを2023年2月15日参照
※4:神崎晶先生の取材を基に作成
※5:『耳鳴診療ガイドライン 2019年版』(金原出版)/編集 一般社団法人日本聴覚医学会
※6:一般社団法人日本耳鼻咽喉科頭頸部外科学会ホームページ(https://www.jibika.or.jp/owned/hwel/hearingloss/)を2023年2月15日に参照
難聴に伴う耳鳴りには補聴器が効果的
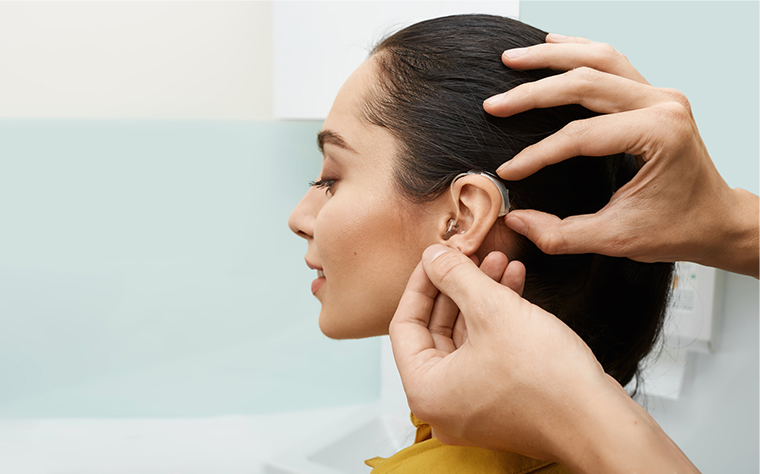
聞こえのセンサーである内耳の有毛細胞は、いったん障害を受けてしまうと元に戻ることはありません。しかし、難聴と診断された場合には、補聴器を使用することで聞こえがよくなり、難聴に伴う耳鳴りも改善するケースはあります。
補聴器は保険適用にはなりませんが、身体障害者手帳の対象とならない軽中等度の難聴者に補聴器費用を助成する自治体が増えています。自分の居住地の役所のホームページなどを確認するほか、直接問い合わせてみるのもよいでしょう。
また、2018年度から補聴器は医療費控除の対象になりました。国税庁のホームページ※7で「医師による診療や治療などのために直接必要な補聴器の購入のための費用で、一般的に支出される水準を著しく超えない部分の金額は、医療費控除の対象となります」と記載されています。
※7:https://www.nta.go.jp を2023年2月15日に参照
申請手続きについては下記の日本耳鼻咽喉科頭頸部外科学会のホームページ※8を参考にしてください。
※8:https://www.jibika.or.jp を2023年2月15日に参照
また、中耳炎を繰り返し、鼓膜に穴が開いてしまうような慢性中耳炎などでは、手術によって聴力が改善することが期待できますし、聴力の改善とともに耳鳴りの改善も期待できる場合が多いです。最近では、鼓膜の穴をふさぐだけであれば手術室に行かずに穴をふさぐ治療(鼓膜再生療法)も行うことができるようになっています。
医師の指導の下に行われる治療法とは

耳鳴りがあると、どうしてもその音が気になってしまうものですが、その注意を別の音に向けることで耳鳴りを気にならなくする治療に「TRT(tinnitus retraining therapy;耳鳴り順応療法)」があります。「音響療法」ともいいます。
耳鳴りよりも小さい音を長時間(1日10時間以上が目標)流して聞くという治療法で、補聴器のような形をした機器「TCI(tinnitus control instrument;耳鳴り制御機器)」を用いて行うのが主流です。機器はサウンドジェネレーター、ノイズジェネレーターとも呼ばれます。
ただし、この機器は10万円前後と高額のため、購入が難しい場合はCDなどの音源を、補聴器を介して聞く方法もあります。
一般的に、耳鳴りが起こりやすい人は緊張が強い傾向にあるため、波の音や川のせせらぎの音などを小さく流し、そちらに意識を向けることでリラックス効果が高まるというメリットもあります。
日常生活で心がけたいこととは

耳の健康や若々しさを保ち、耳鳴りを予防するためには、十分な睡眠や栄養バランスのとれた食生活などで全身を健やかに保つことも大切です。
また、ヘッドホンやイヤホンで大きな音を聞き続けない、ヘッドホンやイヤホンを1時間以上使ったら耳を休ませる、といったことも心がけましょう。
監修者プロフィール
神崎 晶先生(独立行政法人国立病院機構 東京医療センター 臨床研究センター 感覚器センター 聴覚・平衡覚研究部 聴覚障害研究室 室長)
【神崎晶(かんざき しょう)先生プロフィール】
独立行政法人国立病院機構 東京医療センター 臨床研究センター 感覚器センター 聴覚・平衡覚研究部 聴覚障害研究室 室長
1994年、慶應義塾大学医学部卒業。静岡赤十字病院、静岡市立清水病院を経て慶應義塾大学医学部大学院入学。2002年、同大学院医学研究科修了(医学博士)。大学院在学中にミシガン大学クレスゲ聴覚研究所研究員(内耳への遺伝子治療、人工内耳と遺伝子治療に関する基礎研究に従事)。慶應義塾大学耳鼻咽喉科専任講師(慶應義塾大学アレルギーセンター副センター長併任)を経て、2022年4月より現職。
















「キーン」といった高い音や「ゴー」といった低い音、さまざまな雑音が耳の中で聞こえる「耳鳴り」。音の感じ方や耳鳴りが発生するタイミングなどには個人差がありますが、適切な対処法を知って、快適な状態にしたいものです。耳鳴りの原因や治療法、予防法などを独立行政法人国立病院機構 東京医療センター 臨床研究センター 聴覚・平衡覚研究部 聴覚障害研究室 室長の神崎 晶先生に伺いました。