筋肉・関節・骨の痛みや不調
痛風の原因と予防法。お酒好き・甘いもの好きは要注意
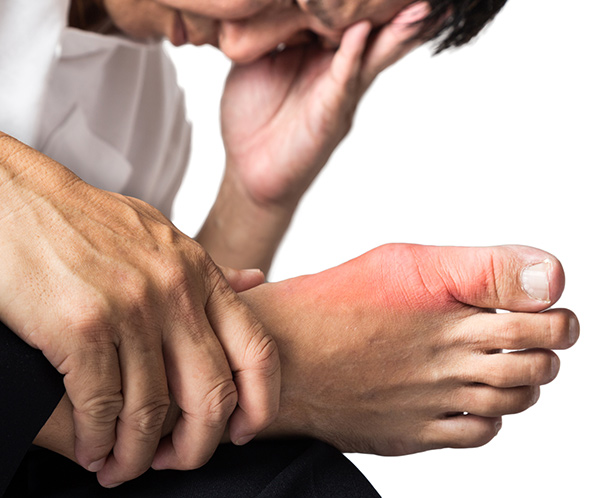
風が吹いても痛いといわれる痛風。身近でよく聞く病気の一つですが、意外と知らないこともあります。症状や治療法など痛風の基礎知識について、両国東口クリニック名誉院長の藤森新先生に伺いました。
概要・目次※クリックで移動できます。
痛風の発症箇所と症状
発作が起きるのは足の親指だけではない
痛風というと、足の親指の付け根に激しい痛みが起こることが知られています。「風が吹いても痛い」といわれる通り、歩くのもつらい状態になります。
症状が現れるのは足の親指だけではありません。親指以外の足の指や足首、足の甲、アキレス腱の付け根、膝関節、手の関節にも激しい痛みが起こることがあります。
多くの場合、発作が現れる部位は痛いだけでなく赤く腫れあがります。
痛風の原因
痛風は尿酸が原因の関節炎
このようなつらい痛風が起きる原因は、尿酸です。尿酸は、体内で過剰になると結晶化し、関節などにたまって炎症を引き起こします。尿酸は、プリン体という物質が肝臓で分解されるときに作られます。プリン体は細胞の核内にあるDNAやRNAに含まれる成分の一つで、新陳代謝によって放出されます。そのプリン体が肝臓で分解され、尿酸となるのです。また、プリン体は内臓などを動かすときのエネルギー代謝にも関係し、食べ物からも体内に入ってきます。
1日に作られる尿酸は約700mgです。ほぼ同じ量が排泄されるので、体内の尿酸は常に一定量(約1200mg)に保たれています※1。これを「尿酸プール」と呼びます。ところが、尿酸が多く作られすぎたり、うまく排泄されなくなったりすると、尿酸プールがあふれ出し、血液中の尿酸の量が増えてしまいます。血液中の尿酸の量が7.0mg/dlを超えると高尿酸血症と診断され※2、尿酸が結晶化しやすく、痛風の発作を起こす可能性が高まります。
結晶化した尿酸が蓄積していくと、結節(けっせつ)と呼ばれる結晶のかたまりができます。なにかの拍子で結節から結晶がこぼれ落ちると、白血球はそれを異物とみなして攻撃します。それが原因で炎症が起こり、足の親指の付け根などに耐え難いほどの痛みが生じ、患部は赤く腫れます。これが、痛風発作と呼ばれるものです。
※1:宮崎聡ほか, 随時尿からわかるタイプ分け, Gout and Nucleic Acid Metabolism 41(2) : 229-230, 2017
※2:日本痛風・尿酸核酸学会ガイドライン改訂委員会, 高尿酸血症・痛風の治療ガイドライン 第3版 2022年追補版, 診断と治療社, 28-31, 2022
痛風の診断は「尿酸の結晶があるか」でみる
高尿酸血症イコール痛風ではありません。痛風と診断される条件は「発作を起こしている関節の中に尿酸の結晶があること」です。その現れが「どこかの関節が赤く腫れあがって痛い」という症状です。通常は、この痛風特有の臨床症状と高尿酸血症があれば、痛風と診断されます。
ほとんどの場合、発作は数日から10日ほどで治まりますが、尿酸値が高い状態が続くと再発します。放置すると、再発するまでの期間が短くなり、治まるまでの時間も長くなります。また、高尿酸血症になると狭心症や心筋梗塞など命に関わる重大な病気を起こすリスクも高まります。さらに、尿酸の結晶が尿路に詰まって尿路結石を起こしたり、腎臓に沈着して腎障害につながったりすることがあります※2。
痛風は圧倒的に男性に多い
痛風は圧倒的に男性に多い病気です。その理由は痛風の原因である血液中の尿酸濃度にあります。男性と比較して、女性の尿酸濃度はかなり低くなっているのです。実は、女性ホルモンには腎臓から尿酸の排泄を促す働きがあり、女性の尿酸値は男性ほど高くなりません。しかし閉経後、女性ホルモンの分泌が減少すると尿酸値は高くなる傾向があります※3。
ちなみに、高尿酸血症は生活習慣病の一つに挙げられますが、その原因は、食生活だけでなく、遺伝的な要因も大きいことが分かっています※2。やせている若い男性でも高尿酸血症、痛風を発症することがあるので、健康診断などで尿酸値の数値を把握しておくことが大切です。
※3:Teramura S, et al. Changes in cardiovascular disease risk factors during menopausal transition in Japanese women: the Circulatory Risk in Communities Study (CIRCS). Menopause. 2023;30(1):88-94.
痛風の検査と治療法
痛風の主な検査は血液検査と尿検査
診断の際に行う検査は、血液検査、尿検査、関節レントゲン、関節超音波検査、クリアランス検査などです。クリアランス検査は、高尿酸血症のタイプを調べるものです。
高尿酸血症には、尿酸産生過剰型(肝臓で尿酸が過剰に作られる)、尿酸排泄低下型(腎臓で尿酸が排泄されにくい)、この2つの混合型、の3タイプあります。これを調べることで、治療方針が明確になります。
クリアランス検査は、外来で行う2時間程度の検査です。まず500ccの水を飲んで、指示通りに採尿することと、採血を行います。
高尿酸血症では腎機能障害や尿路結石を発症することがあるので、それを調べるために腹部超音波検査を行うこともあります。
痛風の治療は薬物療法が中心
治療は生活習慣の改善とともに、尿酸値を低下させる薬物療法が中心です。
まず、「腫れて痛い」という症状に対しては、消炎鎮痛剤を使います。発作の症状自体は何もしなくても数日で治まりますが、耐え難い痛みには薬を使うといいでしょう。発作が起こった直後、あるいは予兆があるときに激痛を回避する薬もあります。
痛風発作が治まった後は、尿酸値をコントロールする薬を服用します。尿酸値を下げる薬には、尿酸の産生を抑える尿酸産生抑制薬、尿酸の排泄を促進する尿酸排泄促進薬があります。これらは痛風の痛みや腫れを抑えるものではなく、尿酸値を低下させて痛風の発作や合併症を防ぐことを目的とします。
薬物治療は長期戦です。治療により、尿酸の結晶がなくなった状態になれば、痛風は寛解したことになりますが、尿酸値をコントロールしなければ再発する可能性があります。そのため、薬を飲み続ける必要があります。結晶を消失させるには尿酸値が6.0mg/dl以下の状態を長く続ける必要があります※2。
痛風になりやすい人の特徴
生活上のチェックポイント
痛風は、日々の生活習慣と深い関係にあります。次のような生活習慣や体の状態に当てはまる人は、痛風を発症しやすい傾向にあります。
- 飲酒量が多い。特にビールが好き
- 肉を多く食べる
- 果物やお菓子をよく食べる(果糖を多くとる)
- 太っている
- 体重が増えた
逆に、痛風になりにくいと考えられている生活習慣は、次のようなものです。
- ワインを少量飲む
- コーヒーを飲む
- 乳製品(牛乳やヨーグルトなど)を多く食べる
- やせている
- 体重が減った
※チェックポイントは、藤森先生の取材を基に作成
痛風の改善とセルフケア
痛風の発症を予防するには、生活習慣の改善が第一です。次のようなポイントを意識してください。
プリン体の多い食品を控える
痛風対策として「プリン体を避ける」ことは、多くの方がご存じだと思います。以前は、患者さんに対して、尿酸の原因となるプリン体を多く含む食品を厳しく制限するのが基本でした。しかし、現在は、低プリン体食を意識しすぎると、食品選択に偏りが生じるため、極端にプリン体の多い食品を好む場合のみ、摂取頻度の是正を促しています。食べ物で尿酸値が高くなるのは一時的なものであり、たまに少量楽しむのは問題ありません。ただし、プリン体が非常に多い食品は避けるほうがいいでしょう。レバーや干物に多いので注意してください。

糖質の多い食品を控える
糖質は過剰摂取すると脂肪として蓄積され、肥満の原因になります。なかでも果物やハチミツ、砂糖に含まれる果糖は中性脂肪に変わりやすく、体内で尿酸値を上昇させる働きもあるので摂り過ぎに注意しましょう。
お酒(アルコール)を控える
アルコールはプリン体の分解を促進し、尿酸値を上昇させます。また、アルコールが体内で分解されるときにできる物質が、腎臓からの尿酸の排泄を低下させてしまいます。さらにビールなどアルコール飲料自体にプリン体が含まれています。お酒の種類を問わず、尿酸値が高い人は節酒を心がけてください。
肥満を解消する
脂肪が蓄積すると尿酸が作られやすくなり、また排泄されにくくなります。特にお腹周りに脂肪がつく内臓脂肪型肥満は要注意です。肥満の指標であるBMI*の正常値である18.5~25.0未満になるよう、健康的にダイエットしましょう。
[*BMI=体重(kg)÷身長(m)÷身長(m)]
気をつけていただきたい生活習慣をご紹介しましたが、上記はあくまで痛風、高尿酸血症に対する対策です。例えば果糖がよくないといっても、果物には体にいい成分も多く含まれるので、食べ過ぎなければ健康にプラスになります。神経質になりすぎず、ストレスをためないことも大切です。
最もよくないのは太ることです。肥満は、痛風や高尿酸血症に限らず、あらゆる病気のリスクとなります。体重コントロールが最大の予防法と考えてください。

監修者プロフィール
藤森 新先生(両国東口クリニック名誉院長)
【藤森新(ふじもり しん)先生】
両国東口クリニック名誉院長
1976年東京大学医学部医学科卒業。1980年帝京大学医学部第二内科助手、1986年米国ミシガン大学研究員。その後、帝京大学医学部第二内科講師、助教授を経て、1997年同大学医学部内科教授。2014年帝京大学医学部附属病院病院長を務め、2016年帝京大学医学部附属新宿クリニック院長。2021年から現職。日本痛風・尿酸核酸学会の「高尿酸血症・痛風の治療ガイドライン」作りに参画するなど、高尿酸血症の診断・治療のスペシャリスト。『痛風に効くおいしいレシピ200』(法研)、『NHKきょうの健康 痛風・高尿酸血症の食事術』(主婦と生活社/監修)など著書多数。